Neurochirurgie Fonctionnelle
Névralgie faciale
Les traitements chirurgicaux de la névralgie faciale (névralgie du nerf Trijumeau)
La décompression micro-vasculaire est une technique chirurgicale sous anesthésie générale, permettant une décompression du nerf, généralement en conflit avec une artère (conflit documenté par l’imagerie) qui est écartée et maintenue éloignée du nerf. Cette technique, non destructrice, permet un soulagement des douleurs dans 90% des cas avec un taux de complications inférieur à 3% et un résultat durable dans le temps.
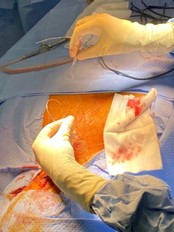
Les techniques percutanées sont la thermocoagulation, la glycérolyse ou la compression par ballonnet au niveau du ganglion de Gasser. Le principe technique est le même, à savoir la mise en place d’une aiguille implantée à travers la joue, placée au contact du nerf avec pour objectif une destruction partielle des fibres soit par un effet thermique, ou chimique ou par un effet mécanique. Ces techniques, de pratique ambulatoire, sont plus volontiers réservées aux patients âgés et/ou fragiles ou une névralgie en rapport avec une sclérose en plaque. Elles permettent un soulagement de la douleur dans 75% à 90% des cas, au prix d’une hypoesthésie résiduelle possible et d’un risque de récidive de 30 à 40%. Une nouvelle session peut alors être envisagée.
La radiochirurgie par gamma-knife est une thérapie focale par rayons radioactifs gamma (80 gy), entrainant une destruction partielle des fibres du nerf Trijumeau. C’est une technique effectuée en ambulatoire en une seule séance mais qui a un effet retardé de plusieurs semaines. Elle permet d’obtenir un bon soulagement de la douleur dans environ 80% des cas mais il semblerait que le résultat se dégrade avec le temps (41 à 58% de bons résultats à 3 ou 5 ans de recul selon les séries publiées).
Les indications de chacune de ces techniques sont assez bien codifiées mais elles dépendent autant du choix et de l’expertise du praticien, du patient et du bénéfice/risque que chacune d’elles comporte.
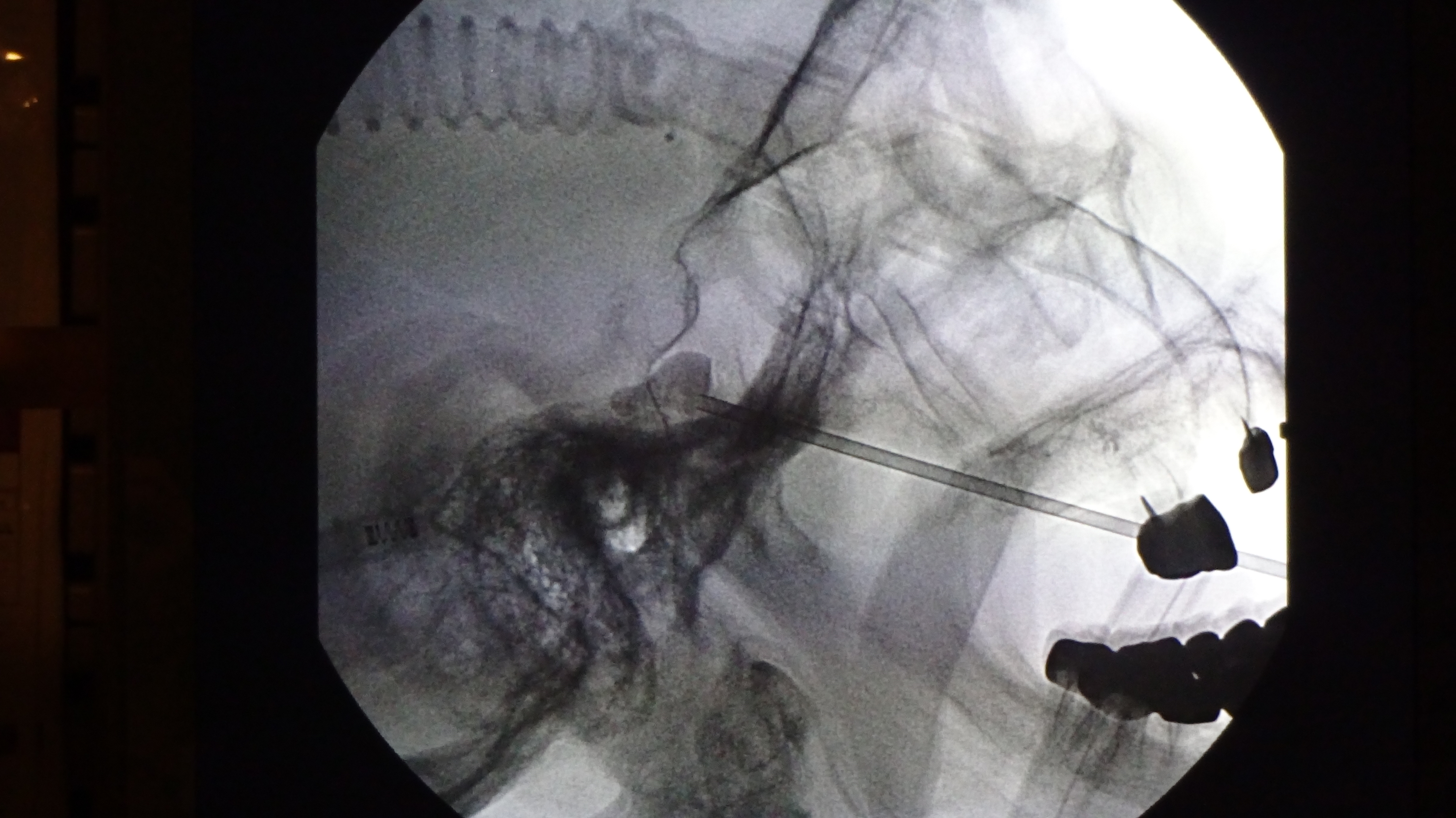
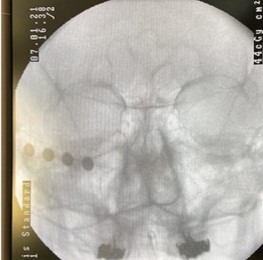
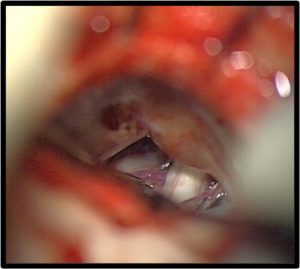
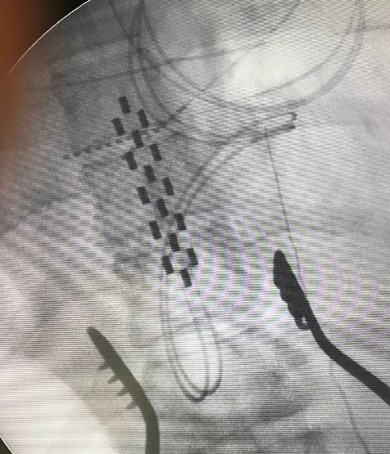
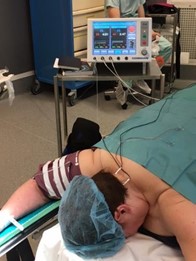
Image scopique du trajet et gonflement d’un ballonet au sein du cavum de Meckel (image en forme de poire) permettant de comprimer le ganglion de Gasser.
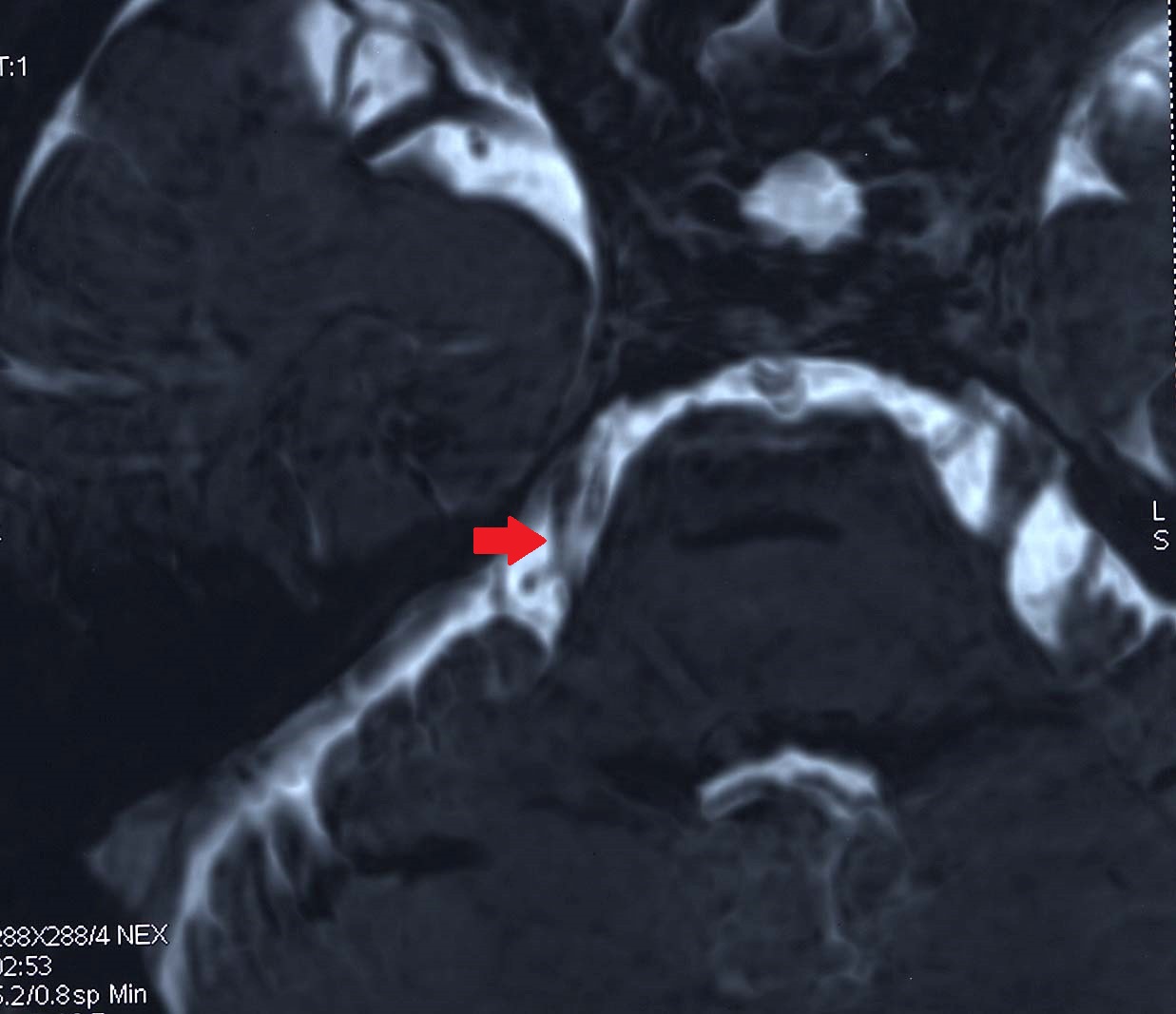
IRM séquence T2, coupe axiale. Conflit entre le nerf trijumeau droit et un vaisseau (flèche)
Douleur neuropathique chronique

Dr DI PALMA : Consultation de neurochirurgie générale le mercredi matin au CHU de CAEN. Consultation dédiée à la douleur chronique neuropathique le mercredi après-midi au CETD site CHR Clémenceau.

Pr EMERY : Consultation douleur faciale/névralgie du Trijumeau le mardi matin ou le mercredi matin.
Douleur neuropathique et neurostimulation médullaire
1) Introduction et sélection des patients
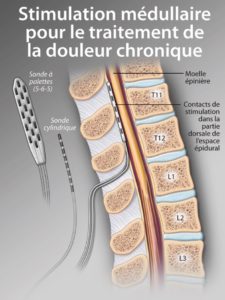
La stimulation médullaire est une technique chirurgicale visant à calmer les douleurs neuropathiques des membres ou d’une partie du corps bien précise en échec de traitement médical.
Il s ’agit d’une technique bien codifiée et encadrée par des textes de la Haute autorité de Santé. Elle est remboursée par la sécurité sociale dans des indications habituelles.
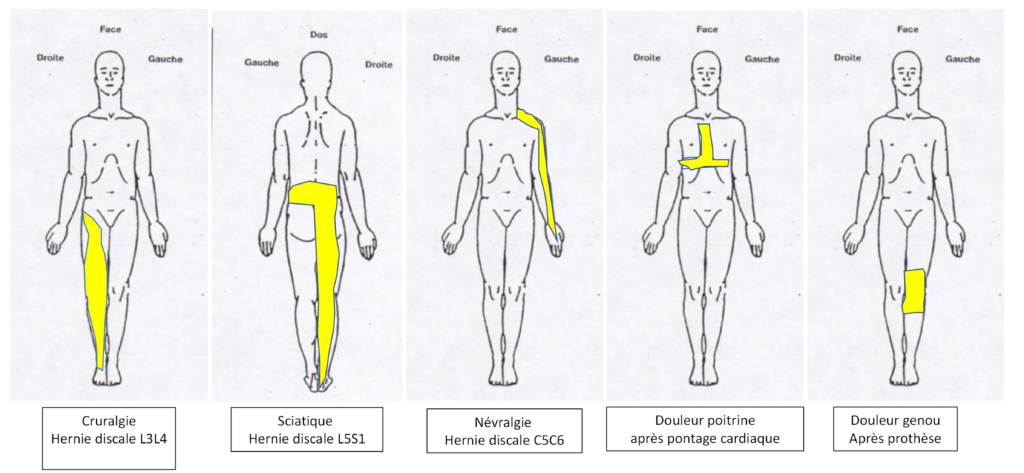
Les causes les plus fréquentes de ces douleurs sont :
- Après chirurgie du rachis lombaire ou cervical (hernie discale, arthrodèse).
- Après chirurgie orthopédique (prothèse de hanche, genou, chirurgies de cheville, épaule, poignet…), anciennement appelée algodystrophie.
- Après chirurgie abdominales multiples (endométriose) ou après chirurgie cardiaque (douleur de la cicatrice du thorax).
- Neuropathie diabétique.
- Traumatisme d’un membre (amputation, fractures d’un membre).
La douleur doit répondre à des critères précis (questionnaire DN4).
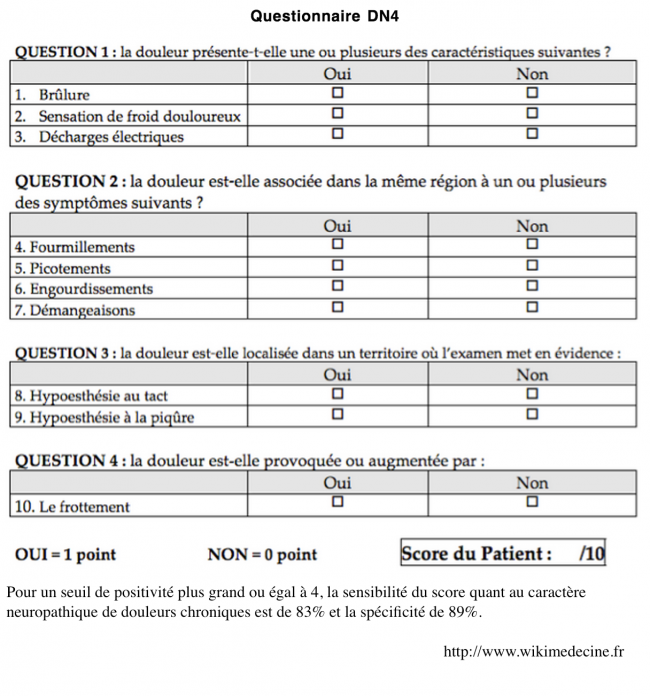 Elle doit évoluer depuis au moins 6 mois 1 an et être prise en charge par un médecin de la douleur dans un centre anti douleur proche de votre domicile.
Elle doit évoluer depuis au moins 6 mois 1 an et être prise en charge par un médecin de la douleur dans un centre anti douleur proche de votre domicile.
Les thérapies proposées (médicaments multiples, stimulation trans cutanée ou TENS, kinésithérapie) ne permettent pas de diminuer suffisamment et durablement votre douleur.
Lors de la consultation avec le dr DI PALMA vous devez vous munir de la lettre de votre médecin douleur, de vos imageries, de votre ordonnance de traitement.
Si vous êtes jugé éligible à ce traitement une évaluation globale vous sera proposée dans un second temps (par un infirmier spécialisé en neurostimulation, un psychologue, un kinésithérapeute). Votre dossier est ensuite discuté en réunion de service et on peut alors prévoir la chirurgie.
Exemples de douleurs neuropathiques prise en charge et leur cause (liste non exhaustive).
2) Déroulé de l’intervention
En fonction de la zone de votre douleur et de vos antécédents, 2 techniques peuvent vous être proposées par le dr DI PALMA
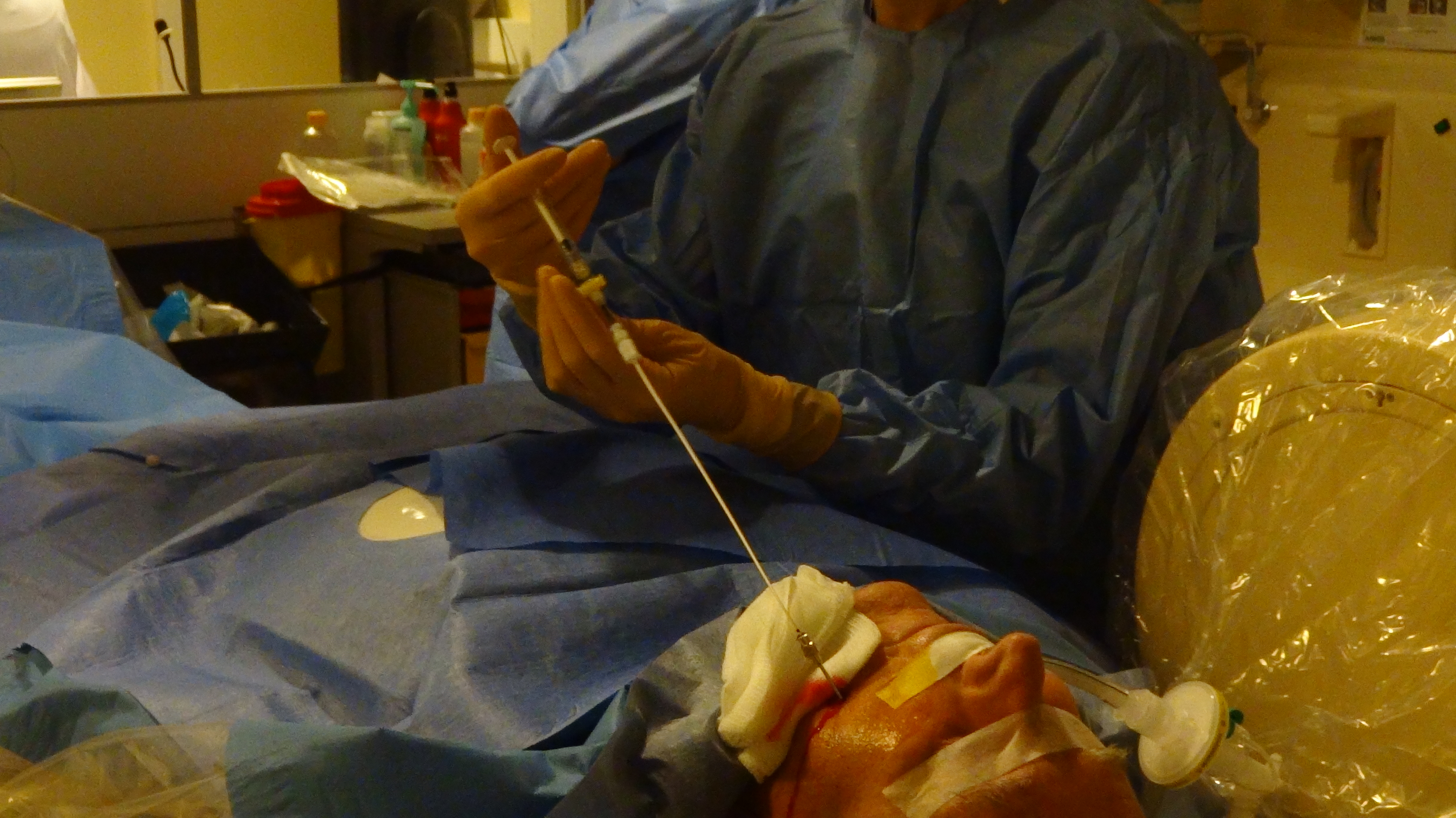
a) La pose d’électrode percutanée
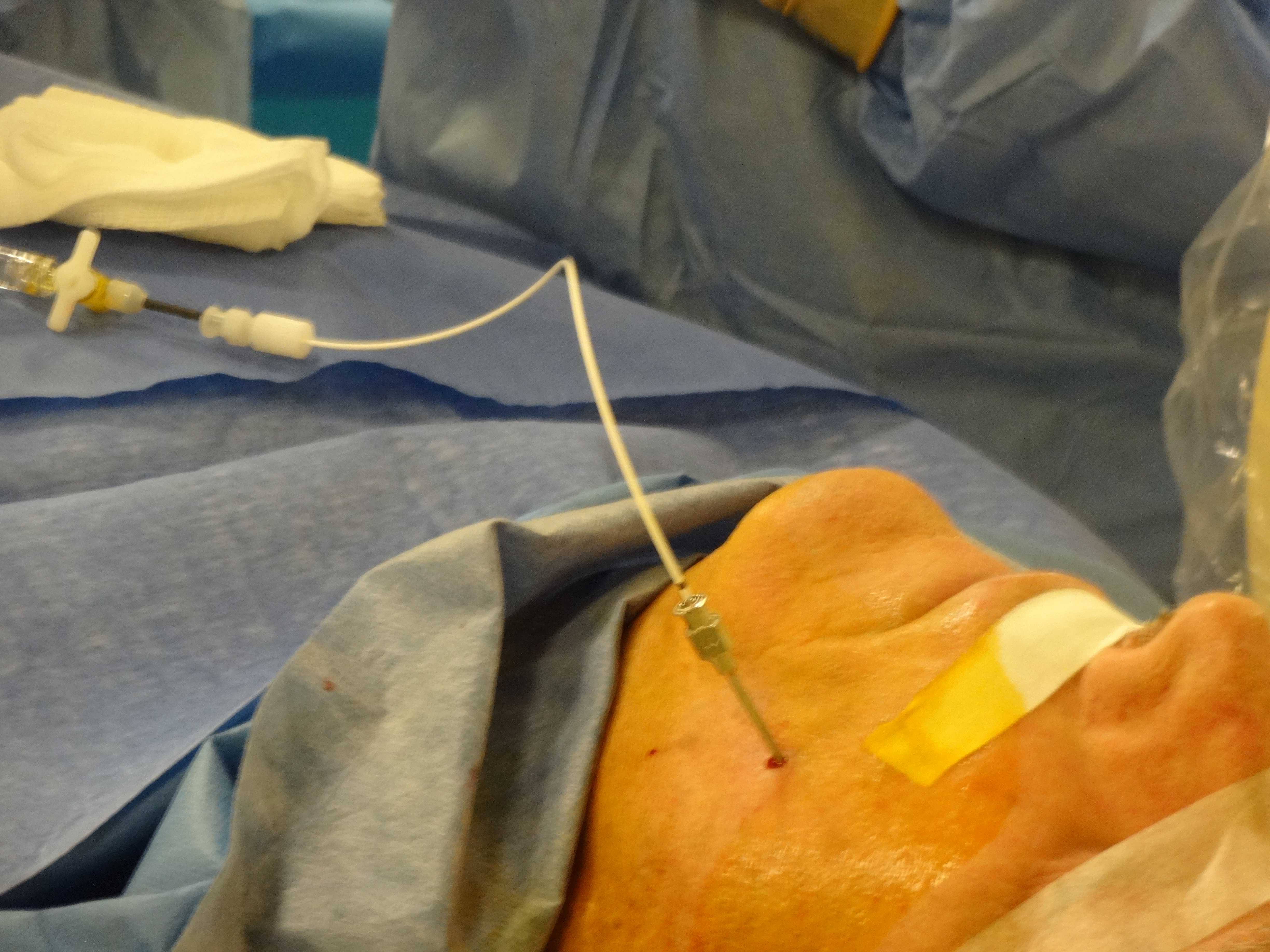
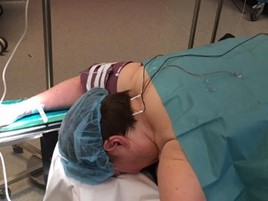
Au bloc opératoire de neurochirurgie, sous anesthésie locale et hypnose analgésique, on place une électrode dans votre colonne vertébrale par voie péridurale sous contrôle radiologique.
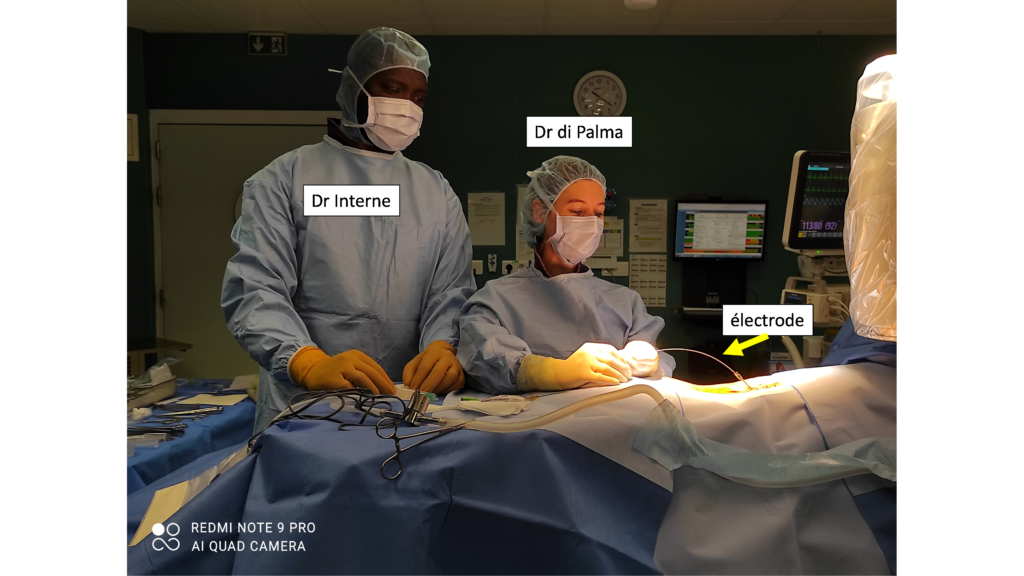
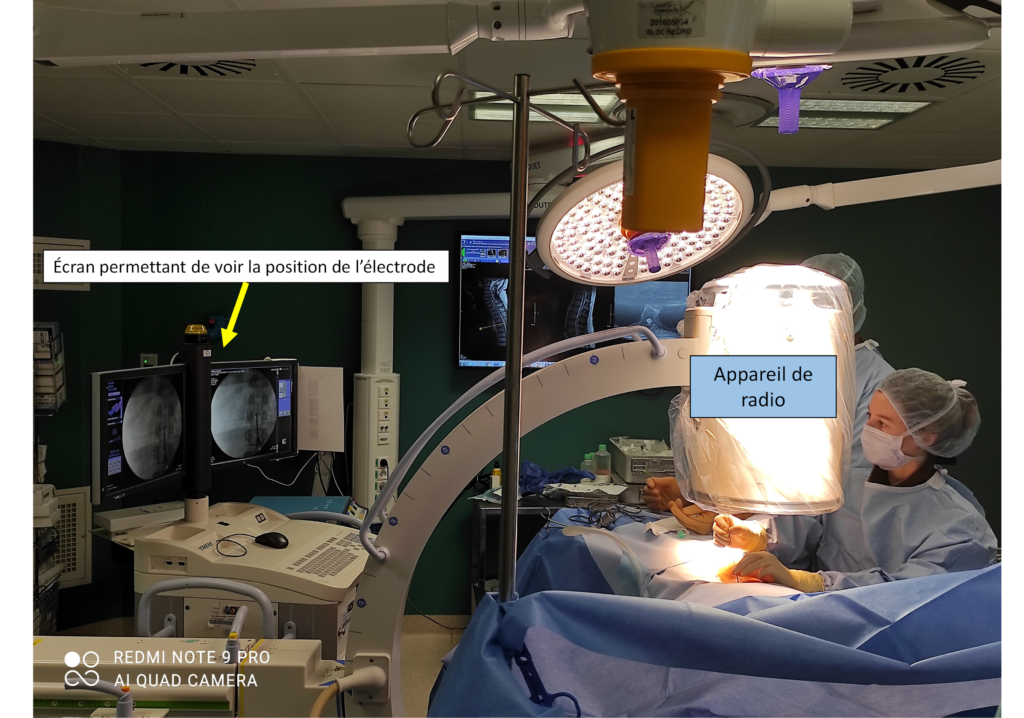 Le patient est sur le ventre, recouvert de champs opératoire. Votre peau est anesthésiée mais vous êtes réveillé. L’électrode est introduite par une aiguille de péridurale.
Le patient est sur le ventre, recouvert de champs opératoire. Votre peau est anesthésiée mais vous êtes réveillé. L’électrode est introduite par une aiguille de péridurale.
On allume la stimulation pour vérifier que vous sentez des fourmillements agréables dans la zone ou vous souffrez habituellement. On fixe l’électrode et on place un générateur (ou batterie) temporaire pour 7 jours sur votre peau dans un pansement. Vous retournez dans votre chambre.
b) La pose d’électrode par voie chirurgicale (ouverte)
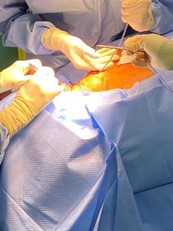
Au bloc opératoire de neurochirurgie,sous anesthésie générale, on réalise un abord de votre colonne vertébrale au niveau de vos vertèbres T11 T12 (c’est à dire au milieu du dos), la cicatrice est un peu plus grande que celle pour une chirurgie de hernie discale. On place une électrode au niveau de vos vertèbres, on contrôle à l’œil nu et par des radios.
Localisation de l’électrode de stimulation : sur la méninge qui recouvre la moelle épinière, pas directement su la moelle. Sous l’os. A côté : exemple d’électrode posée avec des contacts électriques multiples.
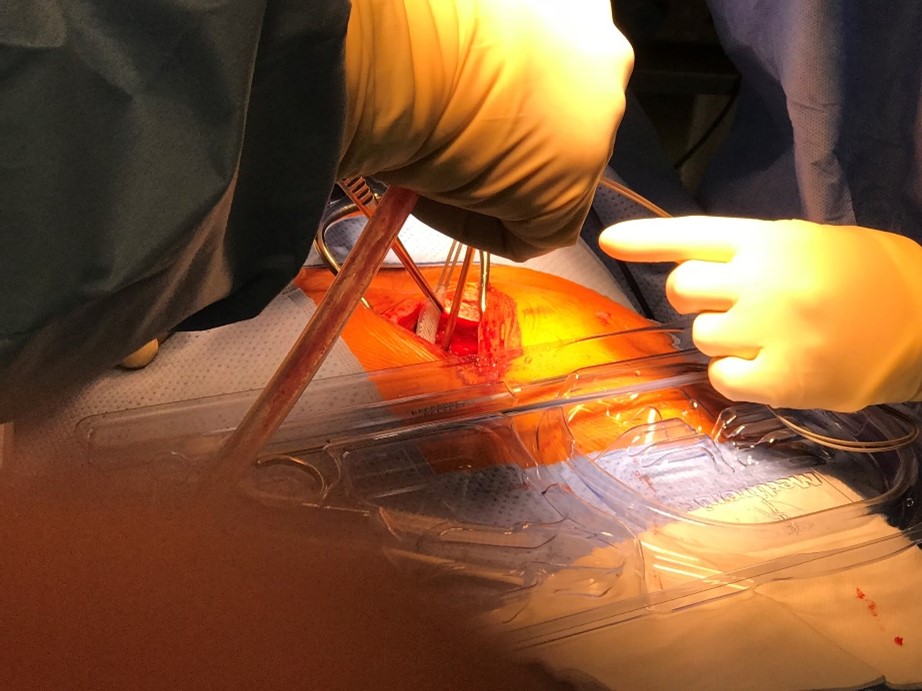
Placement d’une électrode de stimulation par voie « ouverte », et à côté, contrôle radiologique réalisé au bloc.
On place ensuite un générateur temporaire sur votre peau. On referme la cicatrice. A votre réveil on allume la stimulation pour masquer votre douleur par des fourmillements agréables.
c) Phase de TEST de 7 jours
Le soir de votre intervention et le lendemain on vous explique comment vous servir de votre neurostimulateur. Une télécommande vous est remise, et un carnet à remplir pour les 6 jours suivants. Il s’agit de tester si la neurostimulation calme vos douleurs. Cette phase de 7 jours est obligatoire. Au bout de 4 et 6 jours on évalue si votre douleur habituelle est diminuée de 50% ou plus. Si c’est le cas (98 à 100% des patients), une 2ème intervention est prévue sous Anesthésie générale pour implanter le boitier de neurostimulation (contient la batterie et le programme électrique).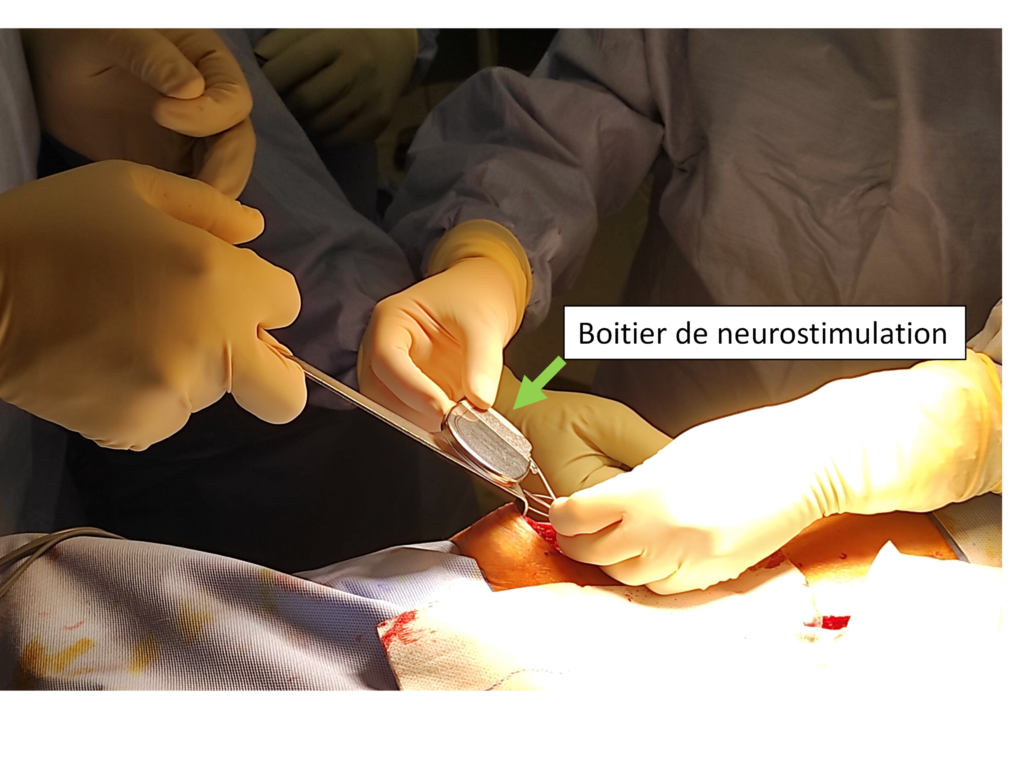 Implantation du boitier de stimulation dans une petite loge créé sous votre peau, sous anesthésie générale.
Implantation du boitier de stimulation dans une petite loge créé sous votre peau, sous anesthésie générale.
Si ce n’est pas le cas, on retire l’électrode sous anesthésie générale.
3) Questions fréquentes
Quels sont les risques ?
Ils sont RARES. Que cela ne calme pas vos douleurs, l’infection et l’hémorragie du site opératoire, la migration ou la rupture du matériel
Le matériel est-il compatible IRM ?
Oui, depuis 2018. Il y a cependant des restrictions, notamment sur la durée de l’examen IRM.
Y a-t-il des choses interdites après la pose de ce matériel ?
Oui : la soudure à l’arc, l’utilisation du bistouri électrique au bloc par d’autres chirurgiens.
Y a-t-il des choses à éviter après la pose de ce matériel ?
Les sports violents sont non recommandés (risque de casser le materiel), comme le saut en parachute, le saut en chute libre, le kite surf, la plongée avec bouteille, les manèges à sensation. En général tout ce qui déclenchait auparavant votre douleur comme le port de charge lourde.
Est-ce que cela peut permettre de diminuer ou d’arrêter mes médicaments ?
Oui, et c’est d’ailleurs un des objectifs de cette chirurgie.
Est-ce que ma douleur va disparaitre complètement ?
Non, elle sera masquée par la neurostimulation, mais si vous arrêtez votre appareil la douleur réapparait.
Est-ce que les autres patients implantés dans le passé en sont contents ?
Les effets immédiats sont de 65 à 85 % de diminution de la douleur neuropathique, de 20 à 30 % de la douleur lombaire. Au bout de 5 ans, la douleur reste diminuée de plus de 50 % chez les patients opérés en moyenne. 85% des patients referaient l’implantation.
Source : registre multicentrique français ESTIMET
Faut il prévoir un suivi après la pose de ce matériel ?
Oui : 4 rendez vous pendant la 1ere année post opératoire, puis à votre demande. Contrôle à 5 ans. Changement du boitier de stimulation sous anesthésie locale tous les 5 à 9 ans.
Y a-t-il des risques d’électrocution ?
Non.
Puis je me baigner, voyager, prendre l’avion ?
Oui, sans restriction.
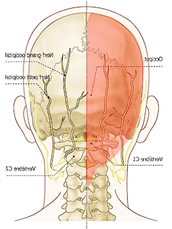
Névralgie D’Arnold
La névralgie d’Arnold est une douleur présente sur le trajet du nerf d’Arnold au niveau de la nuque et irradiante vers la tête parfois jusqu’au front.
Elle est souvent en rapport avec de l’arthrose cervicale.
Son traitement est d’abord médicamenteux.
Si le traitement médicamenteux ne suffit pas, alors il y a une graduation des soins tels que nous les proposons :
- Infiltrations sur le trajet du nerf d’Arnold : une ou plusieurs séances en consultation
- Stimulation par électrode externe (TENS) sur le trajet du nerf d’Arnold.
- Thermocoagulation (= rhyzolyse) du nerf d’Arnold en technique ambulatoire : Il s’agit de chauffer le rameau douloureux du nerf d’Arnold.
- Implantation d’une électrode sous cutanée en regard du nerf d’Arnold pour le stimuler.
Névralgie du nerf Trijumeau
La névralgie du Trijumeau est une douleur fulgurante présente au niveau de la face. Elle est décrite comme une décharge électrique. Le traitement médicamenteux est prioritaire.
En cas de soulagement insuffisant ou d’effets secondaires du traitement, alors des solutions chirurgicales sont disponibles.
Décompression microchirurgicale du nerf trijumeau
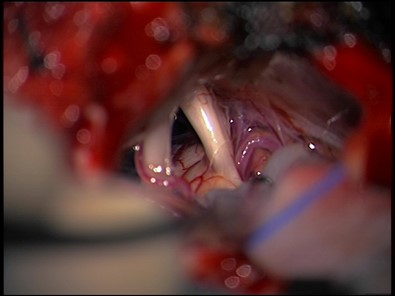
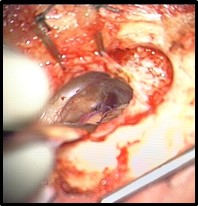
Il s’agit d’une chirurgie de décompression du nerf Trijumeau, souvent en conflit avec une artère ou plus rarement une veine. Cette chirurgie est proposée si un conflit entre le nerf Trijumeau et une artère est clairement visualisé sur l’IRM. Il s’agit d’une intervention microchirurgicale et le but est de bien libérer le nerf en interposant un petit tissu « tampon » de type Dacron entre le nerf et l’artère.
Conflit entre nerf Trijumeau et artère cérébelleuse supérieure
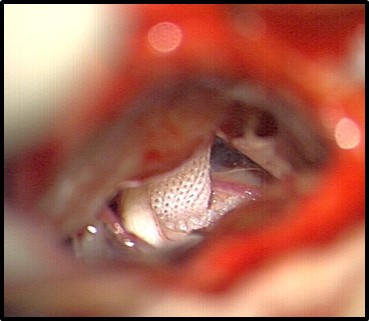
Tissu Dacron
Technique de compression percutanée du ganglion de Gasser
Radiochirurgie par gammaknife (dans les centres hyperspécialisés)
Technique de radiothérapie par gammaknife au niveau de la racine du nerf Trijumeau dans sa portion cisternale. L’effet n’est pas immédiat mais survient avec un délai de 3 à 4 semaines.